こんな
お悩みはありませんか?
- 夫婦で子どもを望んでいるのに、なかなか妊娠しない
- 自分の精子の状態に問題がないか心配
- 妊活を始めたばかりで何から調べるべきかわからない
- 過去に病気や検査を多く経験しており、生殖機能が不安
- 不妊の原因が自分かもしれないと思うと気が重い

不安を抱えるより、“知る”ことから
こうした不安を抱えている方にこそ、まず「男性不妊検査」を受けていただきたいと私たちは考えています。
不妊は決して珍しいことではなく、カップルの約6人に1人が経験すると報告されています。それでも日本ではまだ“女性側の問題”という誤解が根強く残っており、男性が検査に踏み出せないケースが少なくありません。
当ページでは、不妊症の基礎知識から検査の内容、当院の特徴まで分かりやすくご紹介します。
早期のチェックこそが最良の一歩です。
不妊症とは?

不妊は特別なことではありません
不妊症とは、カップルが避妊せず定期的に性交を行っているにもかかわらず、1年以上妊娠が成立しない状態を指します。
この期間は、通常の性生活を行い、避妊をせずに自然妊娠を試みている場合が基準とされます。カップルの約10〜15%が不妊に悩んでいるとされており、現代において不妊は非常に一般的な問題です。 不妊症には、原発性不妊症(これまでに一度も妊娠したことがない)と、続発性不妊症(過去に妊娠歴があるが再度妊娠ができない)があります。
不妊の原因は女性側、男性側、または両者に存在し、時には原因が特定できないこともあります。これを「原因不明の不妊症」と言います。何となく不妊症は女性が原因のイメージがはびこっていますが、まったくそんなことはありません。WHOからは、世界で成人人口の約17.5 %(世界の約6人に1人)が不妊を経験しているとのデータも発表されています。
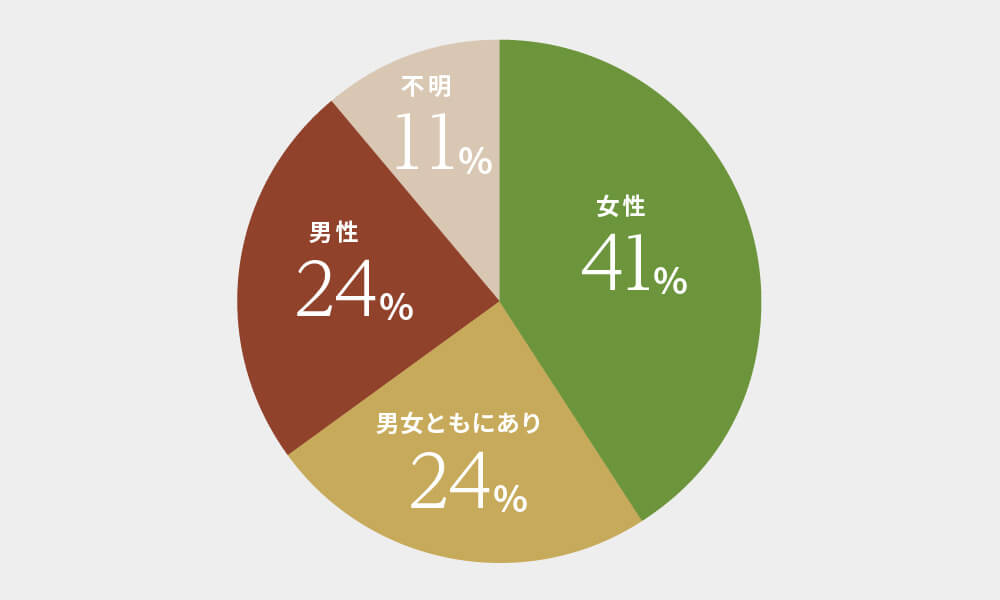
※出典 日本WHO協会:
https://japan-who.or.jp/news-report/2304-11/
男性の不妊検査とは?

男性不妊検査は、男性側の妊娠成立に必要な要素(精子の数・質・運動性・形態、精巣や精路 の状態、ホルモンバランスなど)を多面的に評価し、原因をできるだけ早期に見つけるためのプロセスです。多くの方が「まずは様子を見る」を選びがちですが、精子は一定のサイクル(およそ2〜3か月)で新しく作られるため、今の状態を早く把握して生活改善や治療につなげるほど、次サイクルでの改善が期待しやすくなります。
検査の第一歩は、精液検査です。採取された検体を、精液量・精子濃度・総精子数・運動率・前 進運動率・生存率・正常形態率など複数項目で評価します。これにより「自然妊娠がどの程度見込めるか」「人工授精から始めるのか、顕微授精を視野に入れるべきか」といった全体の方針づくりが現実的に行えます。
次に行うのが精巣エコー検査です。超音波で精巣の大きさ・内部構造・血流を確認し、精索静脈 瘤(精巣の周りの静脈が拡張する状態)や炎症、嚢胞、腫瘤の可能性を評価します。精索静脈瘤は一般的な所見で、すべてが治療対象ではありませんが、重症度や左右差、血流所見などを丁寧に読み解くことで、治療介入の必要性や優先度が見えてきます。
加えて、問診では既往歴(思春期の精巣炎や高熱、停留精巣の既往、手術歴)、服薬歴、生活習慣(喫煙・飲酒・夜勤・サウナ・長風呂・ノートPCを膝上で使用する癖など)を具体的に伺います。 男性不妊は一つの要因だけで説明できないことが多く、生活・環境・体質が絡み合う“総合評価” が鍵です。だからこそ、検査の早期実施は「今できること」を可視化し、迷いを減らすための最短ルートになります。
男性不妊の原因
男性不妊の背景にはさまざまな層の原因が重なっています。
もっとも目に見えやすいのは精子所見の異常ですが、その背後にホルモン分泌・生殖器の構造・
生活習慣・全身の健康状態が影響していることが少なくありません。
まず、精液検査で判定される所見として、乏精子症(数が少ない)、精子運動率の低下
(動きが弱い・前に進みにくい)、形態異常(頭部や尾部の形が基準から外れる)、
さらには無精子症(射出精液中に精子が認められない)が挙げられます。
これらは一見“結果”に見えますが、実際には “原因の出口”にすぎません。
どこでボトルネックが生じているのかを掘り下げる必要があります。

ホルモンと生活習慣が
精子の質や造精機能に影響します
ホルモン面では、下垂体から分泌されるFSH(卵胞刺激ホルモン)・LH(黄体形成ホルモン)、そして精巣で産生されるテストステロンの関係性が重要です。たとえばFSH高値は造精機能の“頑張り”や“負荷”を意味することがあり、テストステロン低値は性機能・造精機能双方に影響します。ホルモンは単独で語れず、臨床症状×所見×画像で立体的に解釈していきます。
さらに生活習慣は見落とされがちな大きな要因です。喫煙は酸化ストレスを高め、精子DNAにも影響しうることが示されています。過度の飲酒はホルモン分泌にゆさぶりをかけ、睡眠不足は全身の回復力を奪います。熱ストレス(サウナの長時間利用・高温浴・膝上PC・きつい下着など)も 精巣温度の上昇を招き、“数”よりも“質”に響く場面が少なくありません。
さらに、慢性疾患(肥満、 糖代謝異常、高血圧、甲状腺疾患など)も総合的に関与します。
また、精索静脈瘤は頻度が高く、グレードや左右差、疼痛の有無、精液所見との相関を総合判断します。治療が奏功するケースもある一方、必ずしも全例で“治療=妊娠率向上”に直結するわけではないため、安易に二者択一にせず、ご年齢・妊活のタイムライン・他の因子と合わせて 意思決定をする必要があります。
男性が不妊症だった場合の
治療法
治療は「何を目標に、いつまでに、どの手段で到達するか」というタイムライン設計が肝心です。年齢や不妊期間、
女性側の状態、仕事や生活リズム、費用の許容範囲など、現実の制約に合わせて“攻め方”を決めていきます。
1.性機能関連
勃起不全(ED)に対してPDE5阻害薬を用いたり、射精障害に対して薬物療法や行動療法を組み合わせます。逆行性射精が疑われる場合には、尿中精子の確認や薬剤選択を検討します。薬剤選択は既往歴・内服薬との相互作用・副作用リスクを踏まえ、安全域を最優先に決めていきます。
2.症状の深刻度別治療
●軽度〜中等度の精液異常
第一に生活習慣のテコ入れ(禁煙、飲酒制限、体重管理、睡眠・ストレスコントロール、熱ストレス 回避)をベースに、必要に応じてサプリメントや漢方を併用します。ここで大切なのは、漫然と続けないこと。精子はサイクルで入れ替わるため、2〜3か月ごとに所見の変化を再評価し、次の一手(人工授精の導入や方針転換)をタイムリーに決めます。
●重度の所見〜無精子症
精子採取術(simple-TESE、micro-TESE、MESA など)+顕微授精(ICSI)を視野に入れ、適応や成功率、術後の選択肢について専門施設で検討します。閉塞性が疑われる場合は精路再建術という選択肢もあり、術前の画像評価や既往・精液所見から確度を吟味します。治療は“選ぶこと”そのものが治療であり、私たちは検査結果をもとに、費用・通院負担・時間軸・価値観を統合した現実的なプランニングを一緒に行います。
当院では、治療ができないケースもあります。その場合は下記のような医療機関へ責任を持ってご紹介いたします。
プレコンセプションケアに
ついて
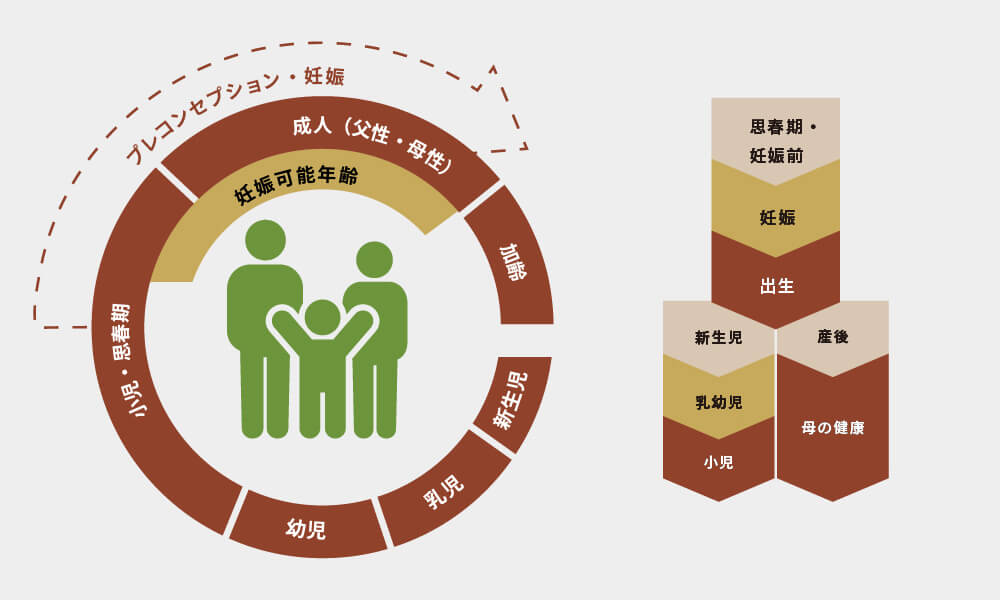
生涯のうちのプレコンセプションケアの
位置づけ (WHO のサイトから引用・改変)
プレコンセプションケアは、“妊娠を考え始めた瞬間からスタートする”健康管理の総称です。男性では、禁煙・節酒・体重最適化・十分な睡眠・ストレスの見直し・適度な運動が柱になります。特に体重管理は重要で、肥満やメタボリックシンドロームはホルモンバランスに影響し、造精機能や性機能の双方にマイナスに働きます。
栄養面では、抗酸化ビタミン(ビタミンC・Eなど)や亜鉛・セレン等がしばしば話題になりますが、「サプリだけに頼らず食事全体の質を底上げする」のが基本方針です。バランスの良い食事は、精子の“質”だけでなく全身の回復力や睡眠の質を底上げします。
また、感染症対策もプレコンセプションの重要テーマです。性感染症は男女ともに不妊の原因になりえます。検査でリスクの芽を早めに摘み、必要時は速やかに治療する姿勢が、結果的に妊娠への近道になります。プレコンセプションケアは“正解が一つではない”取り組みですが、検査で現状を見える化し、2〜3か月単位での改善サイクルを回すことで、手応えを得やすくなるでしょう。
神奈川県でも、プレコンセプションケアは注目している内容となります。
当院の男性不妊検査の
4つの特徴
1.泌尿器科専門医よる
責任を持った検査

単に結果を渡すのではなく、「結果」→「次の一手」(治療が必要な場合はご紹介)をすぐにご案内・判断いたします。結果の数字は氷山の一角。生活・既往・年齢などの要素も含めて落とし込むことで、はじめて意思決定に使える知見になります。当院では、ブライダルチェックの一環として精液検査に加えて性病検査も行っております。ぜひ一緒に受けていただくことをおすすめしております。
2.プライバシーに配慮した
受診体制

Web問診で受付での会話を最小限にし、診察室は待合から音が聞こえないように環境を切り離した距離感にしております。ファミリー層をはじめとして広い層に受診いただいている当院だからこそ、プライバシーに配慮しております。院内で受診しやすい“空気”を意識しております。
3.先進機器をいち早く導入!

当院では、インテグラル社の「ミニCASA LensHooke X3 PRO」という製品を導入しております。この機器のおかげで、即日検査が実現しております。ある程度検体の濃度が低くても検査が可能で、治療を行う施設が必要とする詳細な結果まで出力が可能です。
4.高次医療機関との丁寧な連携
検査の結果次第では、すぐに治療を始める必要もございます。当院の検査はあくまで初期段階のスクリーニング検査です。より詳細な検査や治療が必要な場合は上記のような病院へご紹介を行います。不妊治療は非常に難しい専門的なものになりますので、当院でも信頼のおいている病院へおつなぎいたします。
当院の男性不妊検査の内容
当院では、二つの検査を実施しております。
1.精液検査
清潔容器に採取いただいた検体を速やかに解析します。精液量、精子濃度、総精子数、運動率 (全体・前進)、生存率、正常形態率を中心に、粘稠度や液化時間などの補助所見も加味して総合評価します。同じ方でも日によってブレがあるため、必要に応じて複数回の測定も必要になるかもしれません。結果はWHO第6版(2021)基準に沿った解説書をお渡ししますので、ご参考にいただければと思います。
| 項目 | 下限基準値 第6版(2021年) |
|---|---|
| 精液量 | 1.4㏄ |
| 精子濃度 | 1600万/ml |
| 総精子数 | 3900万 |
| 運動率 | 42% |
| 前進運動率 | 30% |
| 不動率 | <58% |
| 正常形態率 | >4% |
2.エコー検査
高周波プローブで精巣容積や実質エコー、血流、上体や索の走行を観察。精索静脈瘤の重症度 (立位・腹圧での変化)、結節性変化、炎症所見などを丁寧に観察いたします。さらに、疼痛や違和感といった問診の内容との関係を確認し、診断いたします。
当院の男性不妊検査の費用
| メニュー名 | 料金 |
|---|---|
| シンプルプラン:精液検査 | 6,600円(税込) |
| セットプラン: 精液検査+精巣エコー検査 |
11,000円(税込) |
| ブライダルチェックセットプラン (Aorカップルプランのみ対象) |
+5,500円(税込) |
※紹介状2,500円(税込)
ブライダルチェックでは、性感染症検査や精液検査を併せて実施することで、より幅広い項目を確認することができます。セプションケアのために、不妊検査をされるならぜひセットでの検査をおすすめいたします。
当院の男性不妊検査受診の流れ
-
01初回来院日(容器受け取り)
お電話またはホームページの予約システムからご予約を必ずお取りのうえお越しください。
容器の取り扱い手順、採取時の注意(禁欲期間の目安、潤滑剤の使用可否、採取環境の工夫)をご説明し、採精容器をお渡しします。エコーを同日検査希望の方は次回検体の提出の際に実施いたします。エコーの日程は受付でご予約のうえお帰りいただきます。 -
02検体のご提出(完全予約制)
検査は採取後一時間以内に必ず当院へお持ちください。一時間を超えてしまうと、検体としての基準ではなくなってしまうため、お気を付けください。さらに、採取日前は3日~5日程度の禁欲期間を設けてください。エコー検査もご希望の方はこのタイミングでご予約をお取りします。
-
03検査結果お渡し
1週間程度で郵送いたしますので、しばらくお待ちください。正常かどうかのご判断がつくように解説書をセットでお送りいたしますので、ご暗視ください。
-
04治療のご紹介
治療をご希望になった方は当院へお電話ください。お電話で簡単にご希望をお伺いし、紹介状をご用意いたします。(※税込み2,500円がかかります。ご了承ください。)下記の高次医療機関にご紹介いたしますので、お申し出ください。
尚、上記以外のクリニックをご自身で探されている方は、結果を持って受診いただいても問題ございません。
※準備物 本人確認のために保険証・マイナ保険証はお持ちください。
神奈川県の不妊治療の助成金は適用外
当院で実施しているのは、あくまで不妊検査となります。治療への助成金は対象外となりますので、予めご了承ください。



